

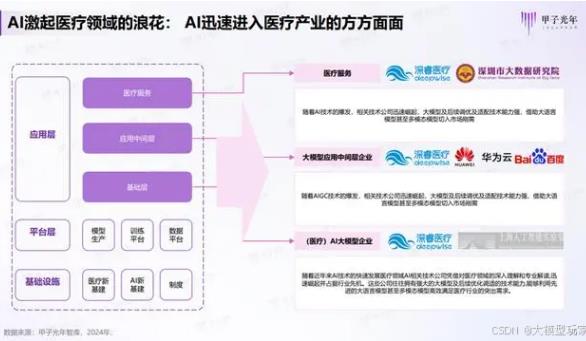
AI医疗(Artificial Intelligence in Healthcare)是指将人工智能技术应用于医疗健康领域,通过数据驱动和算法模型辅助或优化医疗决策、诊疗流程、药物研发及健康管理的交叉学科与实践体系。其核心在于利用机器的“智能”增强人类医疗能力,而非替代医生。技术本质:AI如何赋能医疗?1.数据智能。从海量异构数据(影像、基因、电子病历、可穿戴设备等)中提取价值。例如谷歌DeepMind的AlphaFold预测3亿+蛋白质结构,破解生物学世纪难题。2.算法决策。通过机器学习(ML)、深度学习(DL)、自然语言处理(NLP)等生成可行动的医疗见解。例如IBM Watson Oncology分析千万文献,为肿瘤医生提供个性化治疗方案建议。3.自动化增强。替代重复性工作(如影像初筛、病历录入),释放医护人员精力。例如北京协和医院的AI语音电子病历系统,医生口述自动生成结构化病历,效率提升300%。

与传统数字医疗的本质区别:
维度 | 传统数字医疗 | AI医疗 |
核心能力 | 数据存储与传输(如电子病历系统) | 自主分析与决策(如AI诊断) |
交互方式 | 工具化(人操作系统) | 协同化(人机双向反馈) |
进化逻辑 | 规则预设(静态) | 持续学习(动态优化) |
关键区分点:AI医疗具备自主推理能力——例如腾讯觅影的胃癌病理AI,不仅能识别癌细胞(传统CV技术),还能结合患者病史预测转移风险(决策生成)。
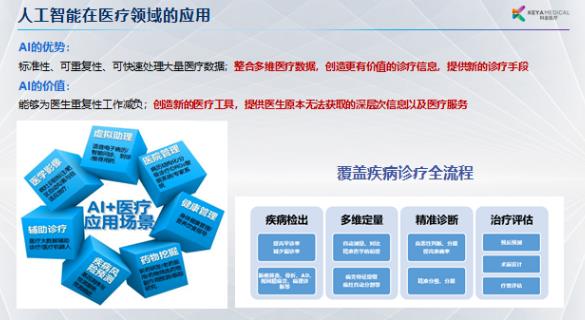
应用层级:从微观到宏观:
层级 | 典型应用场景 | 代表案例 |
细胞/分子级 | 药物分子设计、基因编辑优化 | Insilico Medicine用GAN生成抗癌分子 |
个体诊疗级 | 医学影像分析、辅助诊断、手术机器人 | 直觉外科达芬奇机器人年完成120万例手术 |
群体健康级 | 流行病预测、公共卫生资源调度 | 百度AI预测登革热爆发,准确率超90% |

伦理边界:如何定义“医疗AI”的合法性?根据WHO《医疗AI伦理框架》和中国《人工智能医疗器械注册审查指导原则》,必须满足:1.可解释性。算法决策逻辑需可追溯(如阿里医疗AI的“诊断证据链可视化”)。2.临床效用。相比现有手段需证明显著增益(如数坤科技冠脉AI将诊断时间从30分钟压缩至1分钟)。3.人机共决。最终决策权归属人类医生(北京天坛医院脑肿瘤AI仅提供参考意见)。
定义演进:从工具到生态。人工智能在医疗领域的最新发展主要体现在生成式AI的突破性应用和全产业链数字化重塑两大方向。生成式AI的医疗场景落地。医用数字人技术。赵沁平教授提出“医用数字人计划”,通过虚拟患者模型优化手术方案设计、医疗设备研发,并应用于教学培训。例如:北京协和医院通过AI生成三维器官模型,辅助复杂手术预演。AI医生助理。方舟云康部署的AI助理可自动处理患者咨询、整理病历,提升医生效率30%以上。延伸应用:腾讯健康合作的AI系统能根据症状生成初步诊断建议。AI驱动的医疗体系变革。数字医疗基础设施。远毅资本指出,AI通过分析影像、基因、保险等数据,重构医疗触达、支付、效率三大体系。典型案例:美国50%的数字医疗融资集中于AI项目,如远程监测慢性病的可穿戴设备。AI制药爆发式增长。技术价值:AI将新药研发周期从10年缩短至2-3年,靶点发现效率提升5倍。

政策与生态协同。北京市推出专项政策支持医疗AI应用;复旦大学中山医院建立“医学中心+AI基地”双平台,推动临床与AI技术融合。当前学界更倾向用“医疗人工智能生态系统”。 终极目标:构建预防-诊断-治疗-康复的智能闭环(如谷歌Project Nightingale整合250万患者数据实现全病程管理)。对AI医疗领域的深度解析,综合技术突破、产业现状、挑战伦理及未来趋势,结合最新行业动态与研究数据。技术突破与应用场景。1.癌症早筛:从“晚期诊断”到“生命预警”。多模态融合技术。端侧安全计算。2.药物研发:AI重构“十年十亿”困局。礼来、诺华等巨头将75%早期管线转为AI主导,目标2026年推进17款AI药物至临床。成本效益颠覆。3.专科诊疗:大模型重塑临床路径。同济医院“脑瑞康”:国内首个脑出血AI大模型,支持多学科智能体协作(MDT),缩短会诊时间,家属输入症状即可获就诊建议。基层医疗赋能:鼻咽喉AI模型自动生成电子病历,解决“看病两分钟,写病历十分钟”痛点,推动诊疗标准化。

产业发展与全球格局:
维度 | 中国进展 | 全球对比 |
科研产出 | 论文数量超美国(2022-2023年),年均增长率21% vs 9.9% | 美国高质量论文仍领先(580篇 vs 164篇,2023年) |
技术落地 | NMPA批准122项AI三类器械,数坤科技(12项)、联影智能(11项)领跑 | FDA已批超1000项AI医疗设备,聚焦影像/信号分析 |
企业生态 | 深思考、联影智能等崭露头角,但收入仅为美国巨头1/2(迈瑞 vs 丹纳赫) | 谷歌、微软主导LLM医疗应用,尚无产品整合至获批器械 |

落地挑战与破局路径。1.数据壁垒与算法黑箱。数据碎片化:80%医院未互联互通,北京天坛医院因数据割裂致AI中风误诊率达28%。可解释性缺失:肺癌筛查AI准确率95%仍遭拒用,因医生无法理解诊断逻辑。 破局实践:联邦学习(如国家电网医院):联合训练模型,数据泄露风险降72%。阿里医疗AI决策溯源系统:可视化诊断逻辑链。2.利益博弈与制度滞后。成本矛盾:部署AI需千万级IT投入,医生学习期门诊量降20%。激励缺位:AI辅助未纳入医保收费,医生节省时间不计入绩效。创新机制:深圳“AI效能奖金”:节省时间折算绩效。宁夏“云租用模式”:年成本降至传统部署1/5。

伦理与监管前沿。1.隐私与公平性危机。48%公众担忧私企滥用医疗数据(公共机构降至36.5%);算法偏见案例:肺癌诊断AI因训练数据偏吸烟人群,对非吸烟者误诊率+40%。2.全球监管加速。标签标准化:借鉴食品“营养表”,提出“AI Facts”标签,公开数据人口构成(如种族/性别)。中国实践:GB 45438-2025规范AIGC标签,区分显/隐式标识。责任分割:北京中医药大学提出“三级防火墙”(厂商算法备案、医院确认制、医生终审权)。未来趋势:人机共生的终极答案。临床闭环深化:从筛查(深思考)→诊断(脑瑞康)→治疗(Isomorphic抗癌药)的全链条整合。基层普惠关键:端侧AI显微镜(深思考+奥林巴斯)让偏远地区享三甲级服务。全球健康公平:达摩院技术向新加坡、沙特推广,破解资源不均衡。未来趋势医疗AI正从单点工具转向全流程赋能,但需解决数据隐私、伦理审查等挑战。

新质生产力与AI医疗的结合,正通过技术重构医疗全链条、重塑产业生态,并在政策与资本的协同下加速落地。以下从核心技术突破、政策产业协同、挑战应对及未来趋势四个维度深度解析二者的融合逻辑。新质生产力在AI医疗中的核心体现。1.技术突破:数据×算法×场景的乘数效应。智能体与机器人协同:同济医院研发的复合机器人搭载320亿参数大模型,实现临床标本全自动收集(10分钟/病区)、分类准确率100%,并基于样本优先级动态规划路径,解放医护人员重复劳动。垂直领域大模型专业化:钉钉平台训练的“豆蔻妇科大模型”诊断准确率达90.2%,覆盖月经异常、下腹疼痛等六大症状,将在线问诊响应时间从30分钟压缩至秒级,解决妇科医生短缺问题。手术精准化升级:南京德文医疗的AI穿刺机器人通过多模态影像融合实现亚毫米级精度,结合5G远程操控,为基层医院提供“导航眼+稳定手”,使早期肿瘤检出率提升40%。
2.生产力重构:从“辅助工具”到“价值创造”。药物研发范式革新:太美医疗科技推出AIaaS(AI as a Service)模式,将大模型嵌入临床研究全流程,重构传统“十年十亿”的研发困局,直接驱动数据价值释放。医疗资源全域调度:创星科技5G智能急救平台打通省-市-县三级网络,首创“上车即入院”模式,急救响应效率提升50%。

政策与产业生态:协同培育新质生产力。1.政策引擎:北京新政引领全国AI医疗生态建设。北京市《“人工智能+医药健康”三年行动计划(2025-2027)》明确:技术策源:攻关虚拟细胞、DNA存储等前沿技术,支持多尺度生物医药基础模型研发。场景开放:推动AI在20+创新药械研发、10+医疗场景(如中医药智能化、医保反欺诈)落地。数据机制创新:建立医药健康可信数据空间,试点“监管沙盒”,破解80%医院数据孤岛难题。

2.企业生态:垂直领域“专精特新”爆发:
企业 | 创新方向 | 技术亮点 |
金域医学 | 检验智能化 | “域见医言”大模型一体机支持70B-671B参数分级配置,报告解读服务超75万人次 |
萤石开放平台 | 数字人智能体 | 定制医生数字人形象,覆盖48家社区医院,实现中医体质辨识→诊疗方案全流程自动化 |
方舟云康 | H2H(Hospital to Home)生态 | AI医生助理提升在线问诊效率30%,延伸慢病管理至家庭场景 |

挑战破局:制度创新与伦理平衡。1. 落地梗阻与制度响应。成本矛盾:AI部署需千万级IT投入,导致医生短期门诊量下降20%。激励创新:深圳试点“AI效能奖金”,将节省时间折算绩效;宁夏“云租用模式”使年成本降至传统部署1/5。2.伦理与数据安全攻坚。隐私保护:48%公众担忧企业滥用医疗数据(公共机构信任度36.5%)。算法公平性:金域医学一体机内置电子五所AI安全模块,实现本地化数据防护;责任分割:北京中医药大学提出“三级防火墙”(厂商备案→医院确认→医生终审)。

未来趋势:新质生产力驱动医疗范式跃迁。1.临床闭环深化。全链条整合:从AI早筛(如深思考宫颈癌模型)→智能诊断(同济医院脑出血大模型)→AI辅助治疗(德文穿刺机器人)→康复管理(创星中医数字医生),构建预防-干预-康复闭环。2.基层普惠与全球化公平。县域下沉:金域医学县域医共体方案落地多省,病理AI提升基层诊断一致性;技术出海:达摩院CT+AI胰腺癌筛查技术推广至沙特、新加坡,破解资源不均衡。3.生产力主体进化。数字员工体系:太美医疗科技将AI智能体嵌入临床流程,替代人工完成数据提取、报告生成等任务,直接释放生产力。

AI医疗的核心竞争力高度依赖数据质量、治理能力与价值挖掘深度。数据不仅是训练算法的“燃料”,更是重构诊疗流程、驱动医疗决策的基石。以下从数据价值链条、应用瓶颈、治理创新及未来趋势四个维度深度解析。数据驱动的AI医疗价值链条。

1. 数据采集层:多模态融合突破:
数据类型 | 应用场景 | 技术突破案例 |
影像数据 | 癌症早筛/手术导航 | 联影智能uAI平台:3D重建肝脏血管误差<0.1mm |
组学数据 | 精准用药/靶向治疗 | 华大基因多组学AI平台,缩短罕见病诊断周期至7天 |
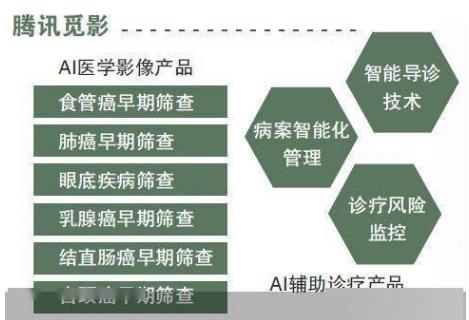
动态生理数据 | 慢病管理/风险预警 | 腾讯觅影ECG分析系统,房颤检出率提升40% |
真实世界数据 | 药物疗效评估 | 太美医疗科技RWE平台,替代30%Ⅲ期临床试验 |
2. 数据处理层:从“粗放标注”到“智能增强”。自动化预处理:RAG(检索增强生成)技术自动清洗电子病历矛盾字段(如“男性患者”记录妊娠史),错误率↓52% 。联邦标注平台实现多机构协同标注,甲状腺结节标注效率提升300%。小样本学习突破:深思考AI宫颈癌模型仅需200例样本迁移至新癌种,打破“万例数据门槛”。

数据应用瓶颈与治理创新。
1. 四大核心矛盾:
矛盾类型 | 表现案例 | 治理破局方案 |
数据孤岛 | 北京天坛医院因数据割裂致AI误诊率↑28% | 国家健康医疗大数据中心(济南)整合178家医院数据 |
隐私与效用冲突 | 48%患者拒绝共享数据用于AI研发 | 蚂蚁链医疗隐私计算:数据可用不可见,加密推理延时<1.2秒 |
标注质量参差 | 肺结节AI因标注不一致泛化性下降40% | 中检院发布《医学影像标注质控白皮书》 |
伦理公平缺失 | 糖尿病AI模型对亚裔人群误差率↑35% | 强制公开训练集人口构成(种族/性别/年龄分布) |

2.治理范式升级。技术治理:联邦学习+同态加密构建跨院联合训练(如国家电网医院联盟降低数据泄露风险72%)。区块链存证诊疗全过程,满足GDPR/《个人信息保护法》双重要求。制度创新:深圳数据要素交易所试点医疗数据资产定价;“监管沙盒”允许在封闭环境测试未脱敏数据(北京昌平生命科学园试点)。前沿探索:数据价值释放的新路径。1.合成数据破解样本荒。生成式对抗网络(GAN):英矽智能生成10万+虚拟患者影像,加速阿尔茨海默症AI研发。合成数据训练的诊断模型与真实数据效果差异<5%。数字孪生应用:上海瑞金医院构建“代谢病数字人”,模拟药物在虚拟器官中的代谢路径。

2.动态数据闭环重构临床路径。案例:平安智慧城市慢病管理平台,将糖尿病患者年住院率降低27%。未来挑战:数据权属与全球协作。1.数据资产化困境。医疗数据所有权归属模糊(患者/医院/平台),杭州互联网法院判定患者享有“携带权”但限制商业用途。需建立三方分润机制(参考深圳数据交易所分成模式:患者30%/医院50%/技术方20%)。2.跨境流动壁垒。欧盟GDPR要求数据本地化,制约跨国医学研究。中国主导的GHWP推动互认“可信数据空间”,已接入沙特、新加坡医疗机构。

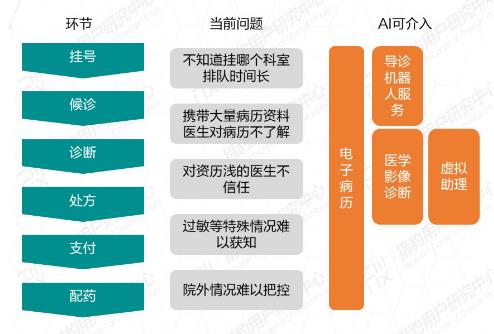
AI医疗的落地价值最终体现在场景化应用中——通过技术嵌入具体诊疗环节,解决传统医疗的痛点、盲点与效率瓶颈。以下从核心场景分类、创新案例、适配逻辑及未来方向进行深度解析。核心场景分类与技术适配逻辑:
场景类别 | 痛点需求 | AI解决方案 | 技术适配要点 |
急诊决策 | 黄金时间误诊率高 | 创星5G急救平台:车载CT+AI分诊,响应效率↑50% | 端侧计算(延时<500ms) |
专科诊断 | 医生经验差异大 | 金域医学病理大模型:基层诊断一致性达三甲水平 | 联邦微调(200例样本适配新科室) |
慢病管理 | 患者依从性低 | 腾讯糖管家:可穿戴设备+AI预警,住院率↓27% | 动态数据闭环(实时反馈调整方案) |
手术操作 | 人手颤抖/视野局限 | 德文穿刺机器人:亚毫米级精度,早期肿瘤检出率↑40% | 多模态影像融合+力反馈 |
药物研发 | 周期长/失败率高 | Insilico Medicine:GAN生成分子,IND周期缩至18个月 | 生成式AI+湿实验验证 |
突破性场景实践:从效率提升到范式重构。1.基层赋能场景:破解资源荒漠。案例:广西县域医共体。问题:病理医生缺口率达90%,误诊率超30%。方案:金域医学“云病理”平台(AI初筛+专家复核)。成效:诊断周期从3天→2小时;宫颈癌检出率提升22%(2023年覆盖73县)。2.中西医结合场景:技术激活传统医学。案例:广东省中医院智能体质辨识。3.公共卫生场景:从被动治疗到主动防御。流程图 A[多源数据监测] --> B(传染病AI预测模型) B --> C{风险等级} C -->|高风险| D[自动触发物资调度] C -->|中风险| E[定向推送防控指南] ```案例:百度公共卫生平台登革热预测准确率92%,提前14天部署消杀资源。
场景落地的关键瓶颈与破局。1.供需错配三大矛盾:
矛盾 | 表现案例 | 破局路径 |
技术超前-场景滞后 | 手术机器人利用率<15%(操作复杂) | 开发低代码控制界面(如语音指令) |
数据富集-标注贫瘠 | 肺结节AI因标注差泛化性↓40% | RAG自动清洗+联邦标注平台 |
系统孤岛-流程割裂 | AI诊断结果无法写入HIS系统 | 卫健委强制接口标准(如《医疗AI数据互通白皮书》) |

2.制度创新案例。深圳“AI效能奖金”:将AI节省时间折算绩效(如AI写病历省1小时=额外接诊5患者)。 宁夏云租用模式:基层医院按次付费使用三甲级AI工具(成本↓80%)。未来场景进化:从单点智能到生态协同。1.全病程管理闭环。筛查→诊断→治疗→康复无缝衔接:筛查层:华为可穿戴设备预警房颤(灵敏度96%);治疗层:直觉外科手术机器人远程切除肿瘤;康复层:傅利叶智能康复机器人动态调整训练方案。2.元宇宙医疗新场景。医学教育:医科达全息解剖台实现器官层层剥离教学。心理治疗:望里科技VR暴露疗法治疗PTSD(有效率↑50%)。远程手术:加拿大医生通过5G+AR为沙特患者完成角膜移植。

AI医疗的标准化建设是技术落地与产业成熟的基石,涉及技术互操作性、临床安全性及监管合规性等多维度需求。技术标准:从算法验证到数据治理。1.算法性能评价标准。测评数据库建设:国家药监局提出构建人工智能医疗器械标准数据集,通过统一测试集验证算法泛化能力,避免“实验室高精度、临床低效能”问题。动态更新机制:针对AI算法持续优化的特性,简化核心算法不变时的变更注册流程,例如仅需提交性能对比报告而非全流程复审。2.多模态数据融合规范。中检院作为国家标准验证点,主导医学影像、基因数据等多源异构数据的标准化清洗与标注规则,解决数据碎片化导致的模型偏见问题。临床AI社会技术框架(CASoF)要求开发者在42项评估中涵盖数据人口统计学构成(如种族/性别分布),确保训练集代表性。

监管与合规框架:全生命周期管理。1.审批加速与风险平衡。创新通道扩容:对脑机接口、AI大模型医疗器械实施“附条件批准”,允许在真实世界研究中完善证据链,缩短上市周期。分类动态调整:根据技术成熟度动态划分产品类别(如手术机器人从Ⅲ类降为Ⅱ类),降低企业合规成本。2.全流程质量体系。CARE生命周期框架:将AI医疗软件开发分为9个技术就绪水平(TRL)阶段,TRL5阶段需完成120项评估(含停机恢复SLA),实现自动化合规审计。ISO13485认证增强项:针对AI特性,要求额外提供算法可追溯性文档、版本控制协议及供应链元器件溯源记录。

伦理与安全标准:透明性与责任分割。1.算法透明化实践。“AI Facts”标签制度:借鉴食品营养标签,强制公开训练数据构成、适用人群及局限性(如“非吸烟者肺癌诊断准确率下降40%”)。中国AIGC标签规范(GB 45438-2025):区分显式(文本/图形提示)与隐式(元数据嵌入)标识,防止误用生成式AI医疗内容。2.风险控制三级防火墙。厂商算法备案 → 医院临床确认 → 医生终审决策,明确各环节责任边界。对AI医疗器械不良事件实施分级报告(如手术机器人操作中断列为最高优先级)。
产业落地挑战与破局路径:
挑战类型 | 表现 | 标准化应对方案 |
数据孤岛 | 80%医院未互联互通,致AI误诊率↑28% | 建立医疗可信数据空间,试点联邦学习 |
基层适配不足 | 医生因系统兼容性拒绝使用AI | 开发低代码微调平台,支持专科模型快速迭代 |
成本高企 | 数据清洗标注占开发成本50%+ | 推广自动化预处理工具(如RAG技术) |

未来趋势:标准驱动的生态协同。1.全球标准互认。中国主导GHWP心血管植入物AI监测项目,推动与ISO/IMDRF标准对接,助力国产AI器械出海。2.技术-伦理协同进化。下一代标准将纳入算法道德影响评估(如DeepSeek模型在儿科应用中的公平性校准)。3.基层普惠抓手。县域医共体方案要求AI诊断设备标配UDI码与本地化部署包,确保资源匮乏区获三甲级服务。

中国AI医疗领域正处在“量变积累、质变突破”的关键窗口期。要赶超国际先进水平,需直面当前短板,在技术突破、数据整合、临床转化、伦理治理及全球协作五大维度上系统发力。突破技术瓶颈:从“单点创新”到“系统攻坚”。1.基础模型自主化。加速研发多尺度生物医药基础大模型(分子-细胞-器官),突破GPT-4等西方模型在医疗推理领域的垄断。参考北京《AI+医药健康三年行动计划》部署,重点攻关“虚拟细胞”“DNA存储”等前沿技术,推动认知智能与生命科学深度融合。2.联邦学习与鲁棒性(是指控制系统在一定结构及大小的参数摄动下,维持其它某些性能的特性)提升。

借鉴FeTS挑战经验,建立去中心化验证平台:通过多中心联邦学习(如32机构脑肿瘤分割验证)提升算法泛化性,将Dice系数差距从0.7以下提升至0.85+,破解“实验室高精度、临床低效能”困局。3.多模态诊疗闭环。推动筛查-诊断-治疗全链条整合:早筛层:推广阿里达摩院“平扫CT+AI”模式(覆盖9国2000万人次,检出1mm胰腺癌病变);诊断层:开发类似微软MAI-DxO的协调系统(准确率80% vs 医生20%);治疗层:加速手术机器人国产替代(直觉外科年手术120万例,中国不足10%)。
破解数据困局:从“孤岛林立”到“可信流通”:
问题 | 破局路径 | 案例参考 |
数据碎片化 | 建立医疗可信数据空间+沙盒监管 | 北京试点数据跨境流动沙盒 |
标注成本高 | RAG技术自动化预处理+联邦标注平台 | FeTS挑战降低50%标注依赖 |
人口覆盖偏差 | 强制公开数据人口构成(种族/性别/年龄) | 中检院多源数据清洗规范 |
关键行动:推动全民健康信息平台与“三医”数据底座整合,构建20+重大疾病专病库。
重构临床转化:从“论文导向”到“需求驱动”。1.扭转研究失衡。当前中国72.1%论文聚焦技术开发,仅21.5%涉及临床应用(美国为51.4% vs 30.8%)。需设立临床转化基金,要求AI企业/医院共建示范病房(如协和医院多智能体诊疗平台)。2.基层普惠适配。开发低代码微调工具:支持县域医院1周内定制专科模型(如金域医学病理AI一体机);推广“云租用”模式:将部署成本压降至传统1/5(宁夏试点)。3.激励医生参与。借鉴深圳“AI效能奖金”,将AI节省时间折算绩效,破解“用AI反降门诊量”矛盾。

革新治理范式:伦理与标准协同进化。1.动态风险监管。对脑机接口/AI大模型器械实施“附条件批准”,允许真实世界研究完善证据链(参考沙特SFDA);建立算法变更阈值预警,自适应系统需报备核心参数偏移>5%。2.全生命周期问责。采用海湾合作委员会(GCC)TLA框架:研发阶段:嵌入伊斯兰伦理标准(如多语言界面保障外籍劳工权益);实施阶段:设置“优雅降级”机制(如ICU AI强制故障安全模式);申诉机制:建立迪拜式AI决策异议平台(误诊投诉↓37%)。3.标准出海引领。主导GHWP心血管AI监测项目,推动中国标准与ISO/IMDRF互认,助力联影智能等企业出海。

构建全球生态:从“技术输出”到“规则共创”。1.南南技术普惠。复制阿里-沙特安利捷健康合作模式,将“平扫CT+AI”等适配发展中国家的技术向中东、非洲推广(覆盖胰腺癌/心血管病/骨质疏松)。2.参与伦理规则制定。通过WHO数字健康合作中心,推动“人本AI”治理原则落地:要求跨国AI系统提供文化适配接口(如卡塔尔Fanar模型支持乌尔都语);签署《技术应用安全框架》(新保集团与北美联盟MOU)。
AI医疗的“三体”定义。技术体:以机器学习为核心的智能决策系统;医疗体:服务于疾病防治和健康提升的临床工具;社会体:需制度与伦理约束的公共健康基础设施。其发展始终遵循铁律:技术领先性必须让位于医疗安全性与普惠性。核心矛盾与突破点:AI医疗的核心价值不在“替代医生”,而在人机协同的共生智慧——机器的精准度需与人类的临床经验、伦理判断结合,方能实现“早发现可干预”的医疗本质。技术突破需与制度创新同步,否则落地终将搁浅于“利益暗礁”与“数据孤岛”之中。新质生产力的医疗本质。 AI医疗作为新质生产力的核心价值,在于通过“机器精准性×人类临床智慧”的协同,重构医疗资源分配逻辑——技术层:需从单点突破走向全链条整合(如“豆蔻模型→数字人→社区服务”闭环);制度层:政策需同步破解“数据孤岛”和“激励缺位”(参考北京数据沙盒与深圳效能奖金);伦理层:90%准确率的AI诊断仍需以“人机共决”为铁律,方能实现技术向善的终极目标。新质医疗时代,效率与公平的平衡点,终将由人类智慧锚定。

数据是AI医疗的“血液与灵魂”。短期破局:通过联邦学习+合成数据破解“质量-隐私”悖论;中期进化:构建动态数据闭环,实现从诊疗到健康管理的跃迁;长期基石:确立“患者赋权、医院主导、技术增值”的数据资产分配机制。当数据治理从成本中心转向价值引擎,AI医疗才能真正释放新质生产力——这不仅需要技术攻坚,更需在产权制度、伦理框架上实现范式革命。本质洞察:场景适配的“黄金三角”。AI医疗的成功绝非技术单点突破,而取决于需求-技术-制度的深度耦合:需求侧:抓住基层误诊率高、慢病管理难等真痛点;技术侧:用联邦学习/RAG等解决数据孤岛与标注瓶颈;制度侧:通过效能奖金/云租用模式破除激励障碍。当AI从炫技工具变为场景工程师,才能真正释放医疗生产力——未来十年,谁能在县域医疗、中西医结合、公卫防控等中国特色场景中构建闭环,谁就将主导全球AI医疗新规则。

标准化建设的核心矛盾与突破点。AI医疗的标准化绝非单纯技术命题,而是平衡创新速度与临床安全的制度设计:技术层面需从单点标准(如算法精度)转向全链条集成(如“筛查-诊断-治疗”数据接口统一);制度层面应建立“沙盒监管”与“效能奖金”并行的激励体系(参考深圳/宁夏试点);产业层面需打破“重硬件轻数据”传统,以标准数据集建设重构医疗AI价值链。 唯有当标准成为技术普惠的“通行证”而非创新枷锁,AI医疗才能真正释放新质生产力价值——这不仅关乎效率提升,更是健康公平的基石,中国AI医疗方能在全球健康治理中赢得话语权——这不仅关乎产业竞争,更是对人类生命权的庄严承诺。



